入局案内

医局からのメッセージ
2024年4月から医局長を務めさせていただいています、中村壮志です。
現在(2024年4月時点)、愛媛大学放射線科医局には全30名の医師が働いています。そのうち診断専門医が14名(院生含む)、治療専門医が4名、大学院生が7名在籍しています。また、今春から新たに4名の新入局員を迎えることができ、引き続き若く活気のあふれた医局となっています。
さて、皆さんは放射線科医にどのようなイメージをお持ちでしょうか?私の放射線科入局前のイメージは「読影室にこもって一日中フィルムを読んでいる少し変わった人たち」です。恥ずかしながら真面目な学生・研修医ではなかった私は放射線科実習の記憶も無いため、先生方がシャウカステンにフィルムをシャッとつけて手書きでレポート用紙を記載している、というのが日常的な読影風景だと思っていました。
しかし入局してみるとすでに画像診断システムはすべて電子化されており、フィルムを見たことはほぼありません。 そしてその後、2024年に至る15年程度の間に画像診断や読影業務を取り巻く状況は大きく様変わりしています。病院情報システムの発達や画像撮像高速化に伴い、画像検査件数自体は顕著に増加傾向ですが、愛媛大学では音声認識によるレポート作成や人工知能(AI)を用いた病変の自動抽出など、最新のテクノロジーを用いて膨大な業務に対応しています。
また、近年では遠隔画像診断システムも構築し、地域医療に貢献しながら、在宅勤務など医局員の多様な働き方を支援しています。その甲斐あって、愛媛大学放射線科の同門には、産休や育休を経て復帰する女性医師、忙しい共働きの男性医師、仕事にも趣味にも全力で取り組みたい医師、就業後は自分の時間を大切にしたい医師、等々様々なワークライフバランスを持った先生方が100名以上在籍しています。入局後10数年を経た私の放射線科医のイメージは「仕事も人生も謳歌するおしゃれな人たち」です。
放射線科に少しでも興味のある先生、是非一緒に愛媛大学放射線科で働きましょう!愛媛大学放射線科では、専門医や医学博士号に関しても、無理なく無駄なく取得できるように、下記 “愛媛大学放射線科専門研修プログラムについて” に示すような様々な働き方を提案しています。ホームページの入局案内や医局スタッフの声、部門・研究紹介などとあわせて是非ご一読ください。
【愛媛大学放射線科専門研修プログラムについて】
当科では、初期臨床研修(2年間)終了後、専門研修(3年間)を完結し、「放射線診断専門医」・「放射線治療専門医」のどちらかの専門医試験合格を目指します。3年間の専門研修では、1年目、2年目、3年目のどの期間を専門研修基幹施設と専門研修連携施設での研修を行うかにより、複数のコースが設定されています。いずれのコースも、研修期間の3年間のうち最低1年間は専門研修基幹施設(愛媛大学)を、2年間は専門研修連携施設で研修できるように設定されています。2024年度の愛媛大学専門研修プログラムでは、愛媛県内に10施設の専門研修連携施設が設定されており、東西に長い愛媛県内をほぼ網羅するように点在しています。松山市近郊以外にも、多くの専門研修連携施設を設けており、“地域枠の義務年限をこなしながら専門研修プログラムも進める”というまさに一石二鳥の働き方も可能になっています。さらに2024年からは新たに、国立循環器病研究センター放射線科 (大阪)と湘南鎌倉総合病院放射線科 (神奈川)が新たな専門研修連携施設となり、現在1名ずつの医師が専門研修を行いながらキャリアを形成しています。今後も継続的に連携施設を拡大し、多様な働き方やキャリア形成を支援できる医局でありたいと考えています。3年間の研修終了後は放射線科一次専門医を取得し、診断と治療分野に別れて、診断および治療専門医取得を目指します。その後は様々な領域のサブスペシャリティ(画像診断、IVR、治療、核医学など)に別れていきます。
大学院への進学は、初年度、2年目、3年目のいずれの受験も可能です。臨床研究による学位取得が可能ですので、専門医取得と博士号取得をブランクなく同時に目指すことになります。専門研修基幹施設の愛媛大学医学部附属病院ならびにそれぞれの専門研修連携施設において、基本的に日中はフルタイムで研修し、午後5時以降、大学院講義出席、臨床研究、論文作成等を行って大学院で医学博士号取得をめざします。 このように大学院へ進学した場合でも、大学への診療や他病院の診療支援に携わるため、臨床のスキルアップや収入面においても、臨床医と遜色なく大学院で医学博士号取得を目指すことができます。
お問い合わせContact
当科への見学や入局についてのお問合せはこちらへどうぞ!
ご連絡をお待ちしています。
卒後初期研修について
ここでは卒後初期研修における放射線科の特徴を説明致します。愛媛大学研修プログラムにおける卒後臨床研修では、2年目の11ヶ月が「選択研修」にあたり、当科での研修を実施することができます。他病院での基幹プログラムによっては、1年目より研修することも可能です。読影診断を基本として、希望者には消化管透視、IVR(画像下治療)、放射線治療の研修も選択することができます。
研修内容、出来るようになること
1. 診断研修
- 単純写真
- 正常・異常の違いに気づきやすくなる
- CT
- 基本の解剖や系統だった
読影の基本を身につける - MRI
- 撮像シーケンス(T1WI, T2WI, FLAIR,DWI等)の違いに慣れる
- RI (核医学)
- PETやSPECTの原理や読影に慣れる
- 消化管透視
- 検査の流れや読影法を学ぶ
- IVR
- 穿刺、圧迫止血ができる。各種IVRの基本を理解し、一部で助手ができる
※ 具体的な業務内容(読影業務)についてはこちらをご覧ください。
2. 放射線治療研修
がん患者さんに対する放射線治療について、根治照射から緩和照射まで多くの症例に携わり、がん治療における放射線治療の適応や有用性を学びます。
- 治療方針の決定
- シミュレーション、放射線治療計画
- 実際の照射の管理
- 治療中、及び、治療終了後の患者さんの診察
※ 具体的な業務内容(放射線治療)についてはこちらをご覧ください。
入局後研修について
入局から放射線診断専門医、放射線治療専門医までの道のり
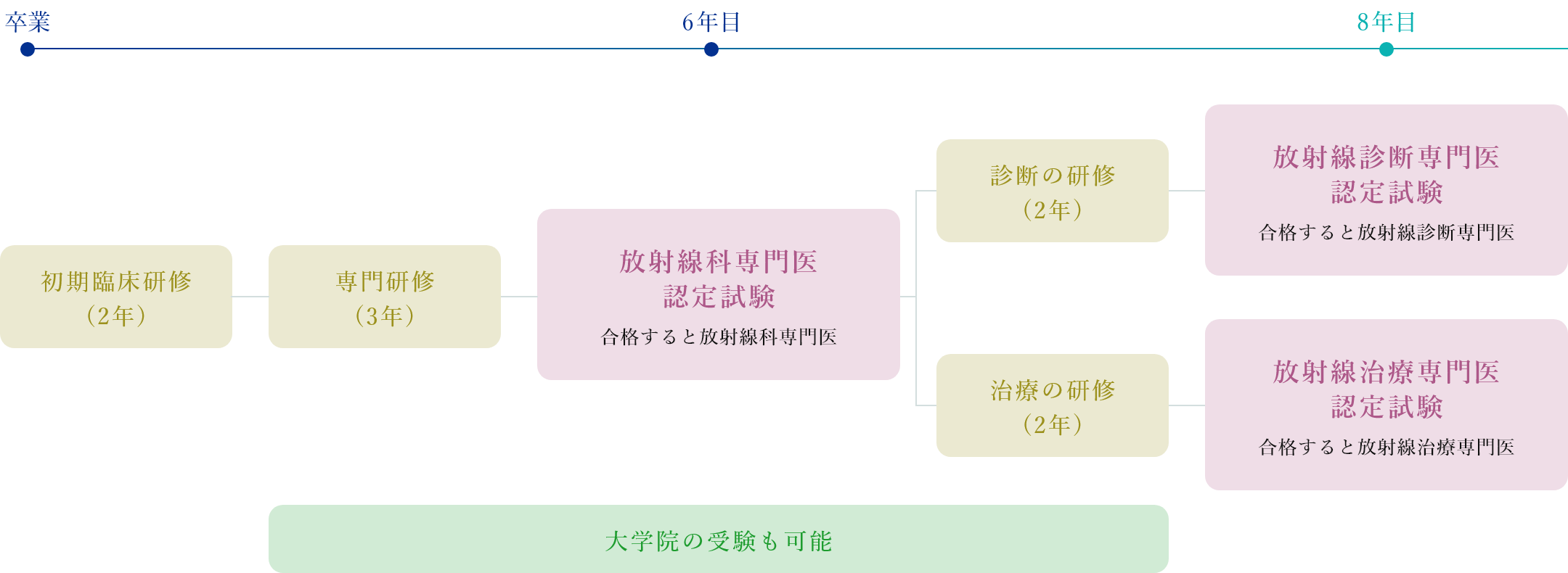
医学部を卒業後、2年間の初期臨床研修を終え、入局した後の3年間の専門研修では画像診断、IVR、核医学、放射線治療を研修し、卒後6年目に放射線科専門医認定試験を受験します。放射線科専門医を取得した後は診断あるいは治療の研修をさらに2年間行い、卒後8年目に放射線診断専門医認定試験あるいは放射線治療専門医認定試験を受験し、どちらかの専門医資格を取得することになります。IVRや核医学は診断専門医の中に含んでいます。
研修体制
当科の専門研修プログラムは、専門研修基幹施設である愛媛大学医学部附属病院放射線科および下記の専門研修連携施設9施設で行います。各研修施設では、それぞれの特徴を生かし、専門研修指導医の元で、専門研修カリキュラムに掲げられた目標に沿った放射線科領域専門研修を行います。
専門研修施設群
- 専門研修基幹施設医学・放射線科領域の総合的な知識や技術の習得
-
- 愛媛大学医学部付属病院放射線科
研修内容
- 1. 研修コースについて
-
研修コースでは、通常3年間で研修を完結し、専門医試験合格を目指します。研修期間の3年間のうち1年間は専門研修基幹施設を、2年間は専門研修連携施設で研修できるように設定されています。いずれのコースでも3年間で研修すべき下記の各項目の症例数をまんべんなく経験できるように研修施設の組み合わせを調整します。
また、大学院への進学は、研修中のいずれの時期にも受験可能です。臨床研究での学位取得が可能ですので、専門医取得と博士号取得を同時に目指すことが出来ます。研修中、大学院へ進学した場合には基本的に日中は各施設での研修をフルタイムで行い、夕方以降、大学院講義出席、臨床研究、論文作成等を行い、大学院で医学博士号取得を目指すことになります。
- 2. 研修症例数
-
3年間で研修すべき症例数は以下の通りです。
専攻医は、専門研修施設群内の施設で専門研修指導医のもとで研修を行います。- X線単純撮影
- 400例
- CT
- 600例
- MRI
- 300例
- 超音波検査
- 120例
- 消化管X線検査
- 60例
- 核医学検査
- 50例
- IVR(血管造影を含む)
- 30例
- 放射線治療
- 30例
- 3. 臨床現場以外での研修
-
各施設内で開催されるカンファレンス・各科との合同カンファレンス・愛媛県や松山市の複数の施設が合同で開催している症例検討会などをはじめとする抄読会や勉強会への参加。その他、年に1回以上の筆頭演者としての学会発表や年に1編以上の筆頭著者としての症例報告や論文の作成を目標に研究活動や学会への参加も可能な限り行っていきます。
専門医や種々の資格取得のための講習会や学会への参加も認められています。 例えば、日本医学放射線学会認定の国際学会・国内学会・学術講演会・セミナーなどで行われる、専門医受験資格の単位取得のために必要な講習会の他、検診マンモグラフィ読影医師の認定、将来的に日本核医学会専門医・PET核医学認定医・IVR専門医等の取得を目的とする学会及び講習会などがあります。
※ 2022年度愛媛大学放射線科専門研修プログラムはこちらをご覧ください
具体的な業務内容について
読影業務

読影は放射線科の最も基本的かつ重要な業務です。各種画像検査について、読影端末を使用して、レポート作成を行います。基本的に、1件のレポート作成につき、2人の医師が携わり、一次読影医師が作成したレポートを確定医師(主に放射線科診断専門医)が再度チェックを行い、依頼元の各科医師へと返されるシステムです。研修中は、一次読影医師としてレポートを作成し、確定医師のチェックを受けることで、読影に関する知識や技術を学びます。
読影室にはたくさんの読影端末が設置されており、複数の医師がレポート作成を行っています。すぐ近くで、指導医や上級医も含めた複数の医師が読影を行っているため適宜、相談や疑問点の質問が出来る環境が整っています。その他にも各部署の様々な場所で読影を行っています。
CT
CT室では放射線科医師(基本的に3人)が放射線技師や看護師と共に業務を行っています。CT室での主な業務は、撮影条件(疾患や臓器に適した造影剤の注入速度・撮像のタイミングなど)の確認、造影剤の設置・注入、撮像された画像の確認などです。その他、造影剤投与時の副作用発生など緊急事態への対応、造影剤使用の可否(副作用歴、腎機能障害の有無など)に関する最終判断、主治医とのコンサルトなどです。これらの業務を読影と並行して行います。研修中は、上級医とともに業務を行い、CTの撮影や読影方法に関する幅広い知識や技術を学びます。
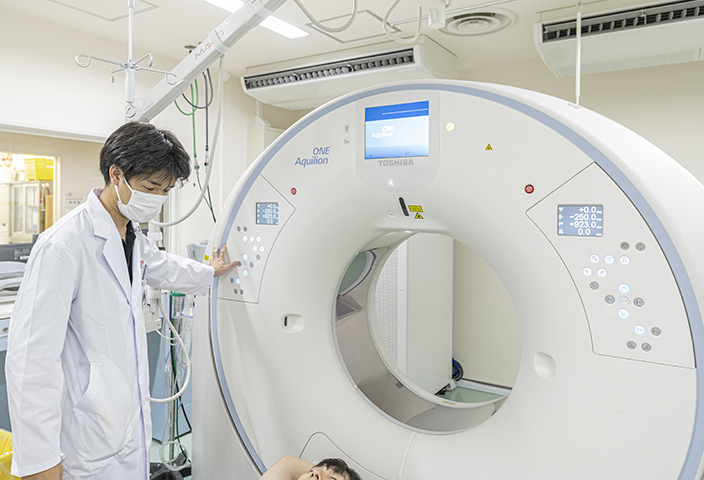
造影CT撮影の補助を行います。造影方法の基本やCT撮影の原理を覚えます。

画像をみながら技師さんと撮像方法の検討や撮影した画像のチェックを行います。
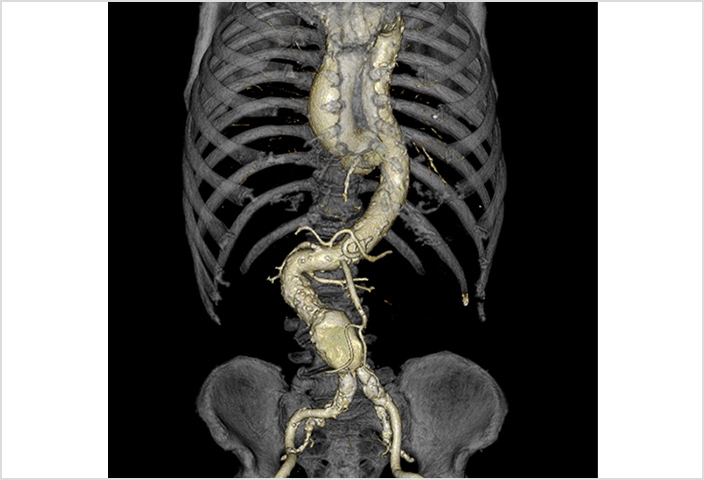
これは腹部大動脈瘤の3D画像です。最新のワークステーションを使って様々な画像作成も勉強できます。
MRI
MRI検査は放射線科医師の他、放射線技師、看護師が連携して実施されています。MRI検査に関する医師の業務としては、目的部位や臓器に併せた撮像方法の確認、造影剤の投与、造影剤を投与した際の副作用発生時など緊急事態への対応、主治医とのコンサルトなどがあり、これらを読影業務と並行して行います。研修の際には、MRI室入室時の注意事項の他、MRIの原理・撮影方法・読影技術などMRIに関する幅広い知識を習得が可能です。

造影MRI撮影の補助を行います。MRIの造影の適応や使い方を覚えます。
MRIは色々な撮像方法があり、画像をみながら症例ごとの撮像方法の実際を勉強できます。
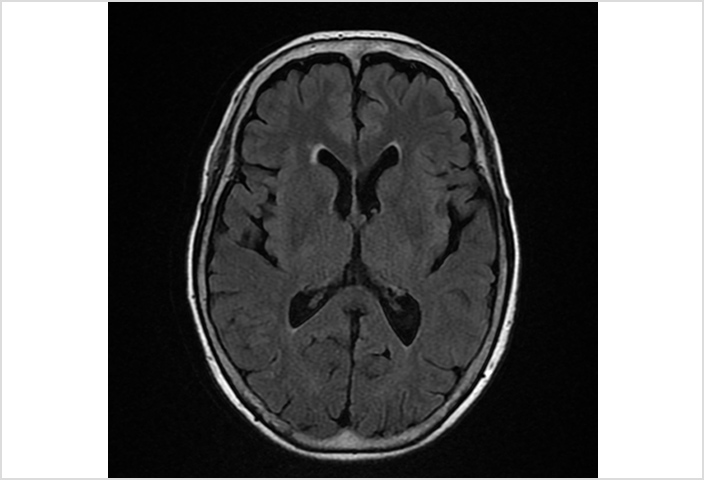
これは脳のMRIです。なかなか読影の難しいMRI画像も少しづつ読めるようになります。
消化管X線検査
消化管X線検査は、主にバリウムを使用した上・下部消化管の造影検査が主体ですが、小腸の造影検査やガストログラフィンを使用した検査も行っています。研修中は、上級医とともに実際にこれらの検査を施行し、消化管X線検査に関する基本的な手順や読影技術を学びます。

基本的には外から患者さんのいる台を操作して撮影を行います。
時には透視室の中に入って、詳細に撮影することがあります。
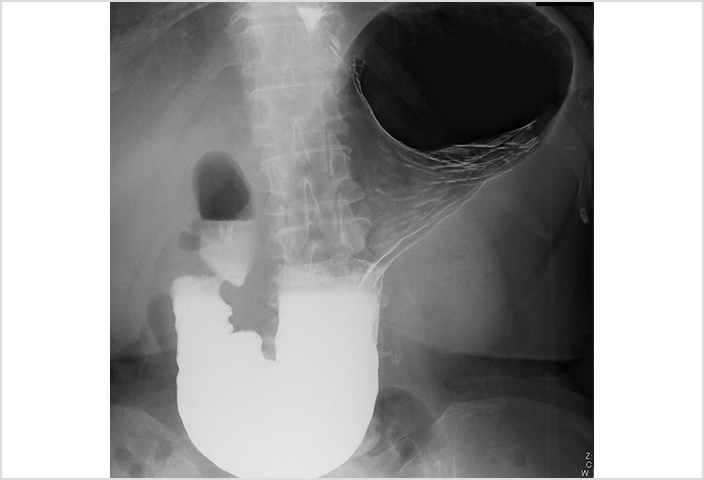
これは胃の透視画像です。きれいな画像を撮影できないと読影は難しいので、まずは目的にあった撮影の技術習得が必要です。
核医学検査
核医学検査とはごく微量の放射性同位元素(ラジオアイソトープ)を目印としてつけた放射性医薬品を使った検査です。放射線医薬品を体内に投与すると、特定の臓器や組織に取り込まれ、放射線を出します。その様子を測定し、分布等を画像化することで、身体の各臓器の働きや化学的変化を調べます。CT・MRI、USなどとは異なり、核医学検査では各臓器の機能を検査出来ます。核医学検査での放射線科医師の主な業務は、読影、放射性医薬品の投与(主に静注)、撮影方法や条件の確認、画像解析などです。研修では、上級医とともに主に放射性医薬品の投与を中心に業務を行い、読影に関する知識や技術の他、放射性医薬品の種類・各医薬品の特徴、取扱い方などを学びます。

核医学検査には様々な薬(核種)があります。実際に薬の準備を行ってそれぞれの特徴を勉強します。
心筋血流検査など様々な核医学検査を経験できます。
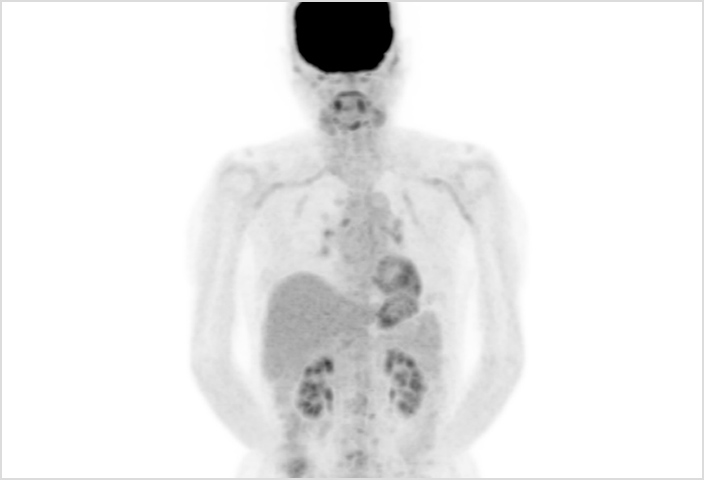
これはPET画像です。PET/CTから得られる情報は多く、PETの読影を行う事で、その症例の様々な事がわかってきます。
IVR
IVR (Interventional Radiology)は、カテーテル治療や血管内治療とも呼ばれ、画像診断(X線透視装置、超音波、CT、MRIなど)を行いながら、カテーテルテクニックや穿刺術を利用して治療を行う手技のことです。外科的治療と比べて患者さんの負担が少なく,迅速かつ効果的に治療ができる点が最大のメリットです。研修中は、肝癌への化学動注療法を中心に、胃静脈瘤に対するバルーン下逆行性経静脈的塞栓術(BRTO)、経皮的腫瘍生検、VATSマーキング、出血に対する緊急塞栓術(骨盤や肺など)などの手技を上級医とともに実際に行い、習得を目指します。その他、IVRでの治療適応の有無に関する知識も学ぶことができます。
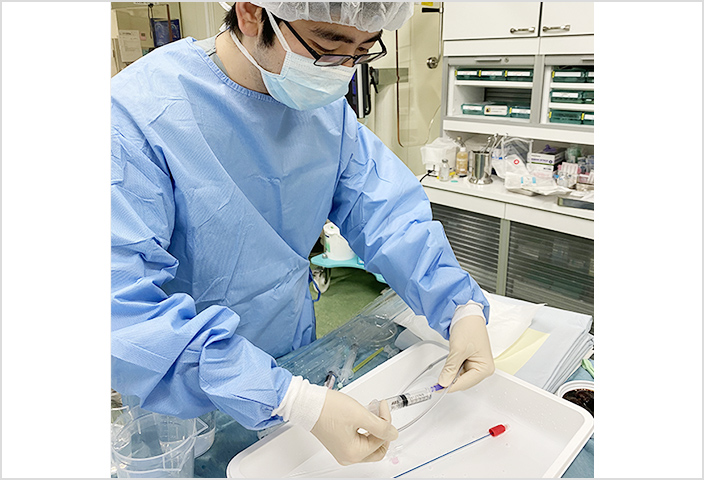
実際のIVR手技を経験し、道具の準備から基本操作を勉強できます。

血管造影室の外からも実際の手技・治療を勉強する事ができます。
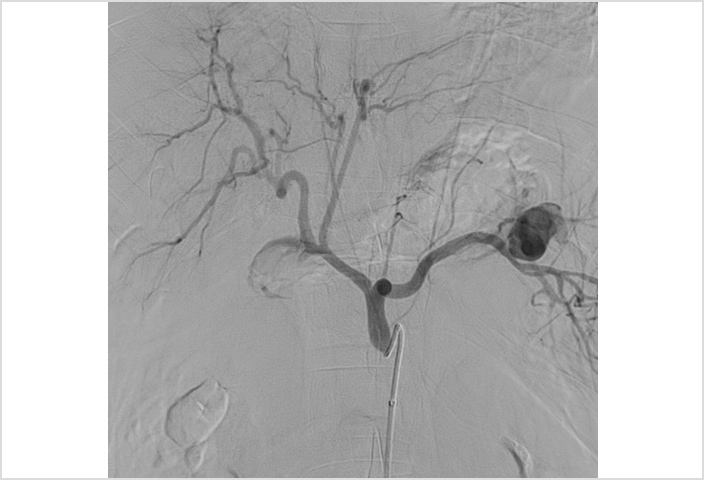
これは脾動脈瘤の血管造影画像です。放射線科のIVRが主となって治療する疾患も多く、診断だけではない、放射線科に求められる治療について知る事ができます。
放射線治療
放射線治療はがん治療の3本柱の1つです。低侵襲な治療が可能で、放射線治療を受けられる患者様は年々増加傾向です。適切で質の高い放射線治療が安全に行えるように医師、看護師、放射線技師が連携したチーム医療を行っています。当院では放射線治療認定看護師(1名)、医学物理士(2名)も専従で勤務しています。研修中は診察、放射線治療適応の検討、実際に診察した患者様の放射線治療計画の作成を指導医と共に行い、実践的に治療計画に関する知識や技術を学びます。また、指導医とともに治療中及び治療後症例の診察を行い放射線治療の有害事象を理解することも可能です。放射線治療の年間症例数は300例以上あり、肺癌や乳癌など高頻度な疾患はもちろん、非常に稀な疾患を含む多岐にわたる症例を経験できます。

放射線治療計画を上級医と一緒に勉強する事ができます。
技師さんと治療方法について話しあって、実際の治療を行っていきます。
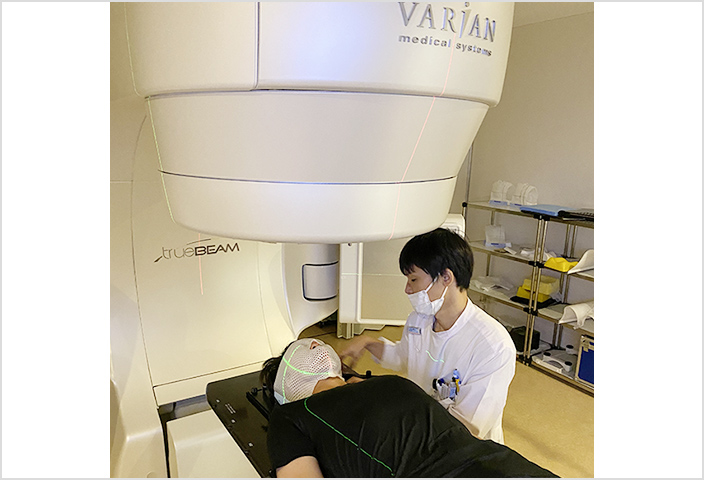
放射線治療の実際の方法について経験する事ができます。
臨床業務以外の活動(院内で行われるカンファレンスについて)

- 毎日17時15分~ラーニング(読影室)
- その日の読影症例で興味深い症例などに関し、専攻医や実習中の学生なども参加し、放射線科全員で検討を行います。各種講義を行うこともあります。
- 毎週水曜日18時~医局会(放射線科医局 カンファレンスルーム)
- 連絡会、英語論文の抄読会や症例検討会を行います。
- 他科との合同カンファレンス
- 循環器、呼吸器、乳腺、泌尿器などをはじめ、様々な分野で、他科との合同カンファレンスを行っています。




ローテ中に開催される地方会で放射線領域の発表をしていただきます。希望者(原則2ヶ月目以降のローテーター)は、国内全国学会(日本医学放射線学会総会(春)、総会秋季大会、核医学学会、放射線腫瘍学会など)への参加も可能です。
当教室は医局全体として若い医局員が多いため、マンツーマンでの指導体制をとっております。活気が溢れ、お互いにコミュニケーションが取りやすい雰囲気作りを大事にしています。当教室の見学や研修の希望は随時受け付けておりますので、画像診断やIVR、放射線治療に興味がある方は、お気軽にご一報ください。
※ 愛媛大学医学部附属病院における臨床研修についてはこちらをご覧ください。