対象疾患について
消化管・腫瘍外科
●胃がんについて
1)胃がんの発生と進行
胃がんは胃の粘膜から発生する悪性腫瘍です。1個の粘膜の細胞ががん細胞に変化して細胞分裂を繰り返して大きくなりますが、がんとして発見が可能となる1 cm以上になるまでに約10年かかると言われています。
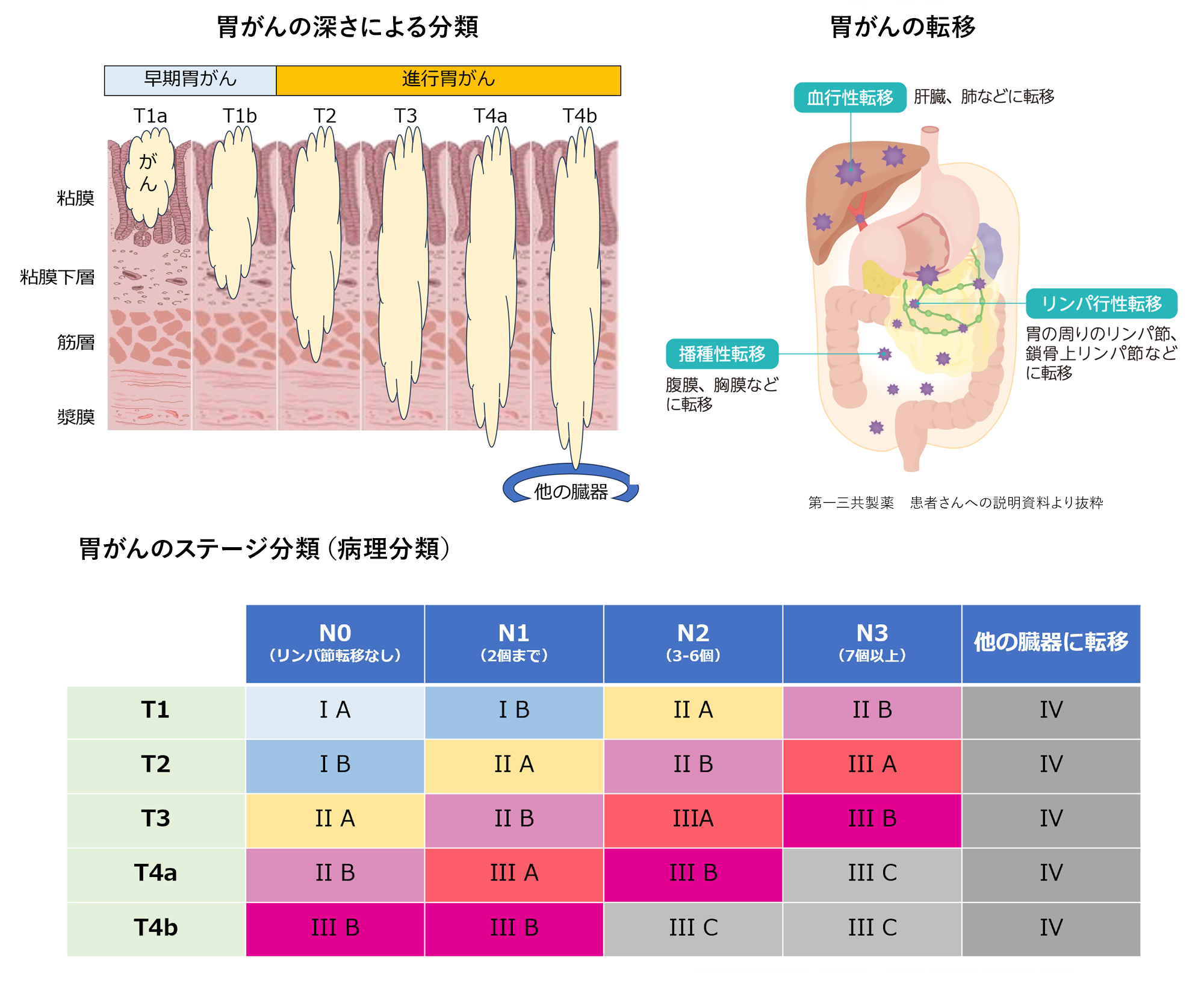
胃がんの進行度は「がんの深さ(深達度)」などで決まり、転移の有無に関わらず、深さが粘膜および粘膜下層までにとどまるがんを「早期がん」、筋肉層よりさらに深く進展(浸潤)したものを「進行がん」と呼びます。
胃がんが進行すると、胃がせまくなって食事がとれなくなり、おなかの張りや吐き気などが出現します。また、がんから出血すると便が黒くなったり、立ちくらみなど貧血の症状が出ることもあります。
また、がんが進行すると胃以外の他の部位に進展しますが、これを「転移」といいます。おおよそ粘膜下層より深くがんが浸潤すると血管やリンパ管にがん細胞が流れ出て肝臓など他の臓器やリンパ節への転移が始まります。また、胃の一番外側(漿膜、しょうまく)にがんが露出した場合、がん細胞がおなかの中にこぼれ落ちて大きくなる「播種(はしゅ)」が生じることもあります。播種は腸閉塞の原因となるほか、再発の大きな原因にもなります。
2)がんの進行の程度
進行度は胃がんが治る確率の目安となります。がんの深さ、リンパ節の転移個数、他の臓器への転移の有無によって進行度が決定されます。最終的な診断は、手術で取り出した胃とリンパ節を顕微鏡で詳しく調べる病理検査で決定されます。
3) 治療法
<内視鏡治療>
おもに内科で行います。当院光学診療部と協力して治療をおこなっていますので、愛媛大学光学診療部のホームページを参照してください。
https://www.m.ehime-u.ac.jp/hospital/endoscopy/
<手術>
外科手術の対象は、内視鏡での治療の適応とならない早期胃がんと、進行胃がんです。
手術の目的は大きく分けて二つあります。
①がんを肉眼的に取り切って治癒を目指す手術(根治手術)
②がんによる症状を改善する手術(緩和手術)
いずれの手術を行うかはがんの進行度や症状によって決定されます。
① 根治手術
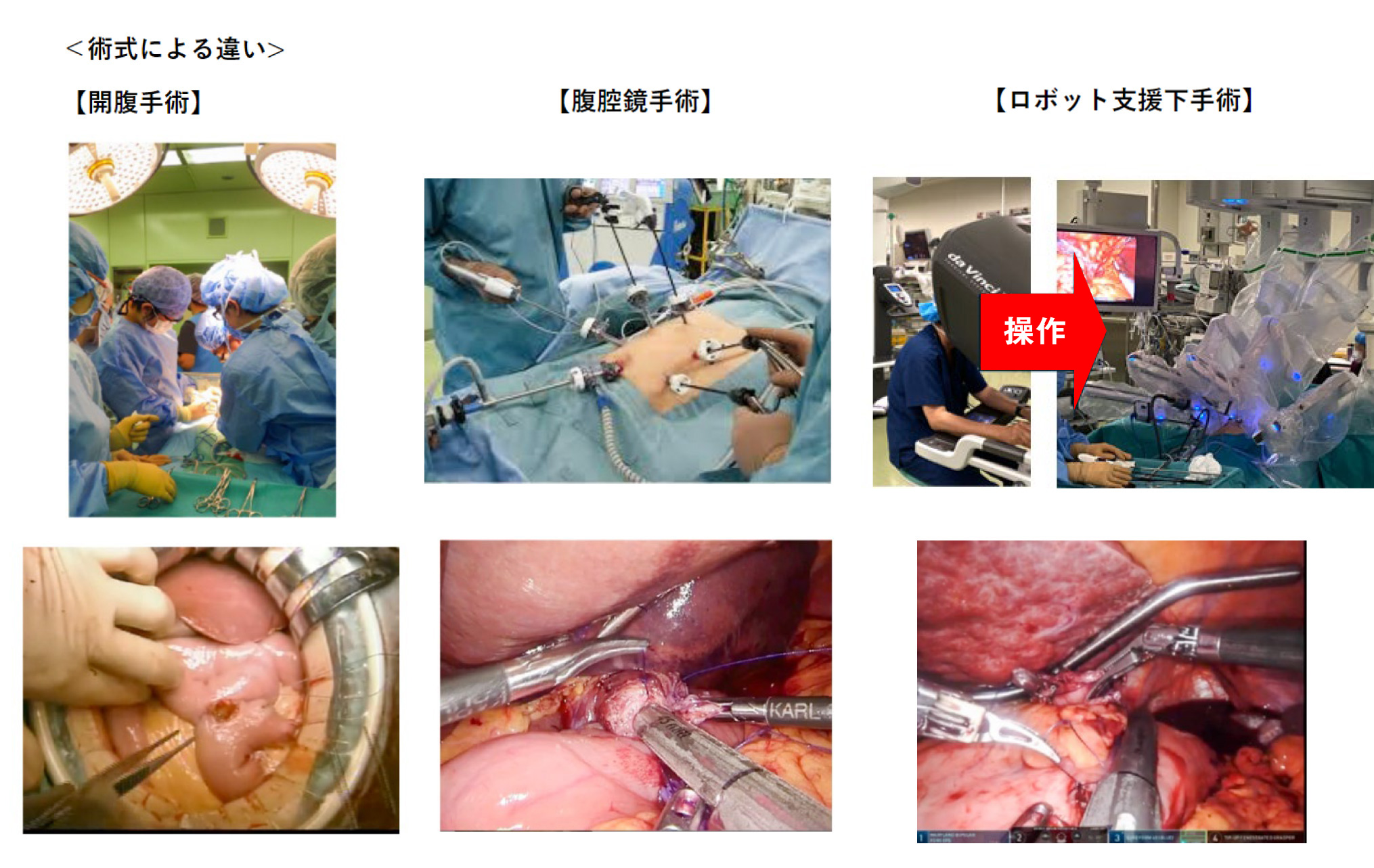
おなかを大きく開いて手術を行う「開腹手術」と、おなかに小さな傷をつくり、そこから腹腔鏡と鉗子を挿入して手術を行う「腹腔鏡手術、ロボット支援下手術」に分けられます。また、がんが食道に浸潤している場合などには胸を開く開胸手術や胸腔鏡を用いた手術を行うこともあります。
いずれの手術でも、胃の切除範囲やリンパ節郭清の範囲、消化管のつなぎ直し(再建)に差はなく、おなかのなかでは全く同じことを行います。
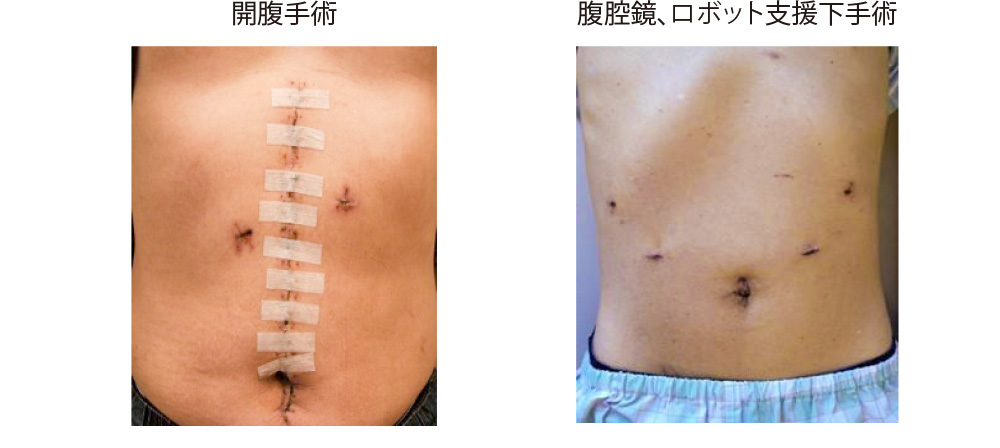
1番の違いは傷の大きさです。腹腔鏡手術やロボット支援下手術の傷は開腹手術にくらべて傷が小さくてすむため、痛みが少ない、手術後の回復が早いなどが大きなメリットがあります。
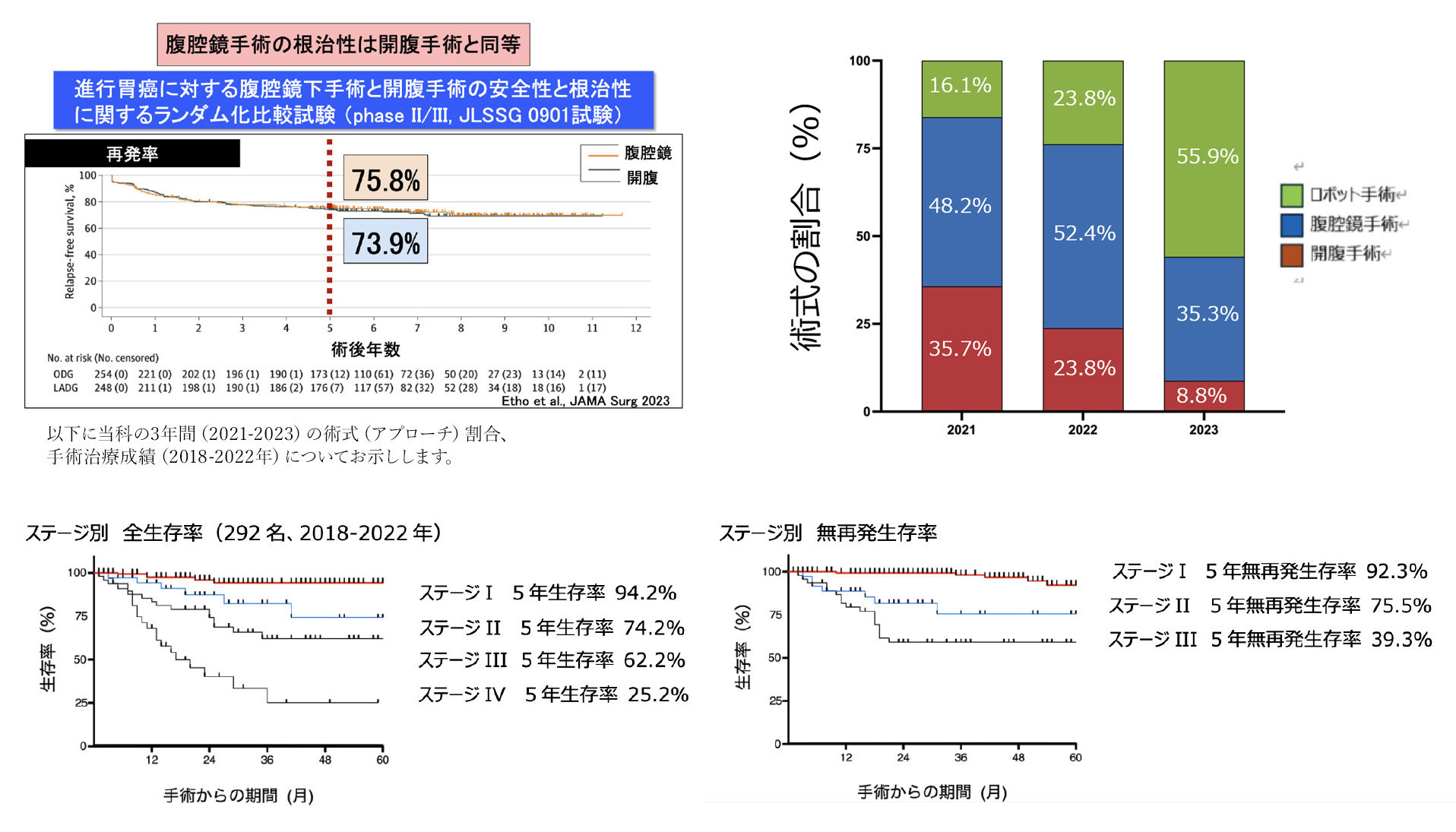
治療成績については、当科も参加した全国的な大規模臨床研究(JLSSG0901試験)の結果、治療効果や予後に関しては開腹手術も腹腔鏡手術も合併症や治療成績に差がないことが明らかになっており、腹腔鏡下手術は胃がん治療ガイドラインで推奨される治療となっています。
② 緩和手術
がんが転移や他の臓器への浸潤のために取りきれない場合、通常は抗がん剤が標準治療となりますが、がんからの出血で貧血がある場合や、狭窄によって食事が取れなくなっている場合などは手術を行うことがあります。代表的なものにバイパス手術があり、これは胃の正常の部分と小腸をつなぎ合わせて狭い部分を迂回する流れ道をつくり、食事が摂れるようにする手術です。

(1) 手術(アプローチ)方法
お腹にどう到達(アプローチ)するかで開腹手術と腹腔鏡手術の2つの方法に分かれます。さらに腹腔鏡手術は従来の腹腔鏡手術と手術支援ロボットを用いるロボット支援下手術に分かれます。
開腹手術では、みぞおちの部分からおへその付近まで切開を行います。腹腔鏡手術とロボット支援下手術では、おへそを含め5カ所から6カ所程度の約1cmの傷をあけて手術を行い、その後おへそを5cm程度切開して胃を取り出します。
いずれの手術でも、まずはおなかの中を観察し、根治的手術が可能と判断した場合、周囲のリンパ節とともに胃を切除します。
腹腔鏡手術とロボット支援下手術の違いは、手術支援ロボットを用いると三次元の立体的で正確な画像を見ながら手術することが可能であり、手ぶれ防止機能や術者の思った通り自由に曲がる多関節の鉗子を使用することで、おなかの中で複雑で細やかな手術を行うことができること、などが挙げられます。
当科は全国に先駆けて2013年からロボット支援下胃切除術を導入し、全国の他の先進施設と共同して臨床試験を行い、腹腔鏡手術よりもロボット支援下手術で合併症が少なくなる、特に膵臓関連合併症(膵液ろうなど)が減って予後が改善するという結果を得て、その後の同手術の保険収載に貢献してきました。
ただし、ロボット支援下手術は腹腔鏡手術に比べて手術時間が延長する、鉗子に組織の感触が伝わらないなどのデメリットも存在します。
当院では上記のいずれの手術も保険診療で受けることができます。術式の選択については主治医とよく相談し、それぞれのメリット・デメリットを十分理解した上で患者様に選択してもらっています。
なお、いずれの場合も、腹膜播種などのために根治的手術が困難で、出血や狭窄症状があるか、今後そうなると予測される場合、緩和手術で胃を切除、もしくはバイパス手術を行います。
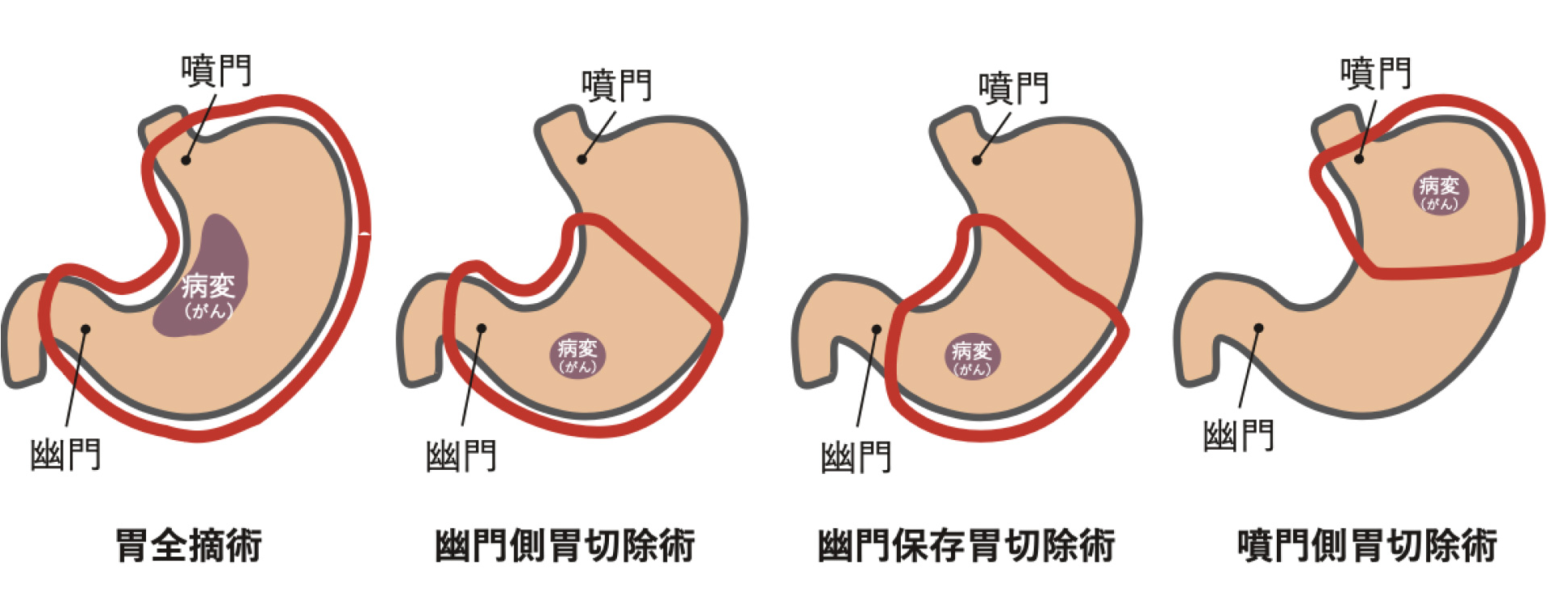
(2) 切除の範囲
胃の上部や胃の入り口(噴門)に近いがんでは、胃を全部とる胃全摘や噴門側胃切除(胃の上側1/3から1/2の切除)、下部では胃の出口(幽門)を含めた幽門側胃切除(胃の下2/3程度の切除)や幽門から4-5 cmを残す幽門温存切除を行います。また、リンパ節転移の可能性が少ない早期がんでは胃の一部を局所のみ切除することもあります。
手術中の所見によっては、がんが直接食い込んでいる場所やリンパ節をとる目的で脾臓、膵臓の一部、副腎や横行結腸の一部を切除したり、術後の胆石や胆嚢炎発症予防の目的で胆嚢をとることもあります(他臓器合併切除)。
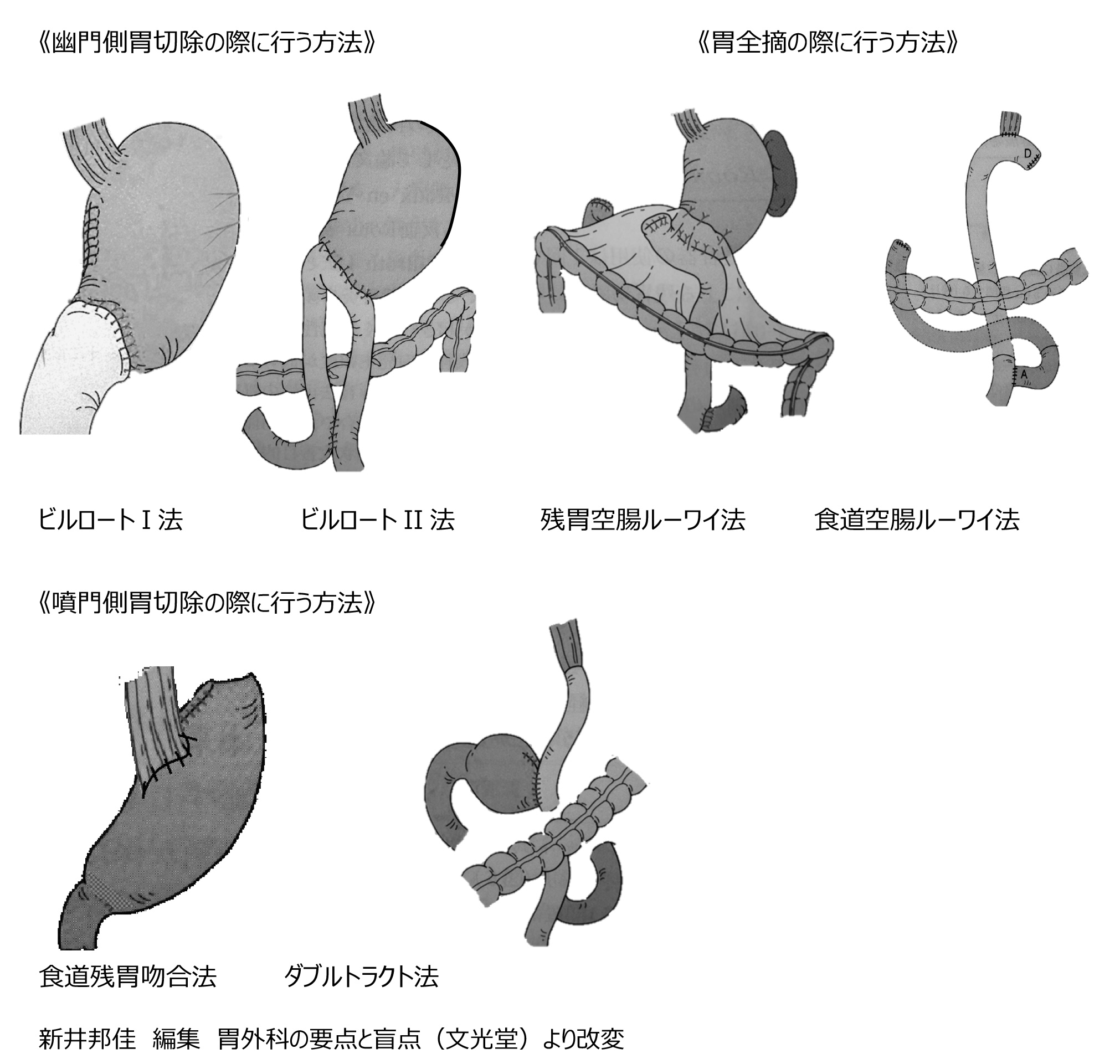
(3) 再建方法
胃を取り除いた後、食道や残った胃と小腸などをつなぎ合わせ、食べ物や消化液の流れ道を確保することを再建といいます。代表的な方法は以下の通りです。
4)抗がん剤治療
手術でがんが取りきれないと判断した場合、腎臓や肝臓など他の臓器の機能が保たれ、その他全身の状態がよければ抗がん剤治療を行います。
また、がんは取りきれたものの、微少ながんの遺残がすでに存在していることが疑われる場合にも、再発予防の目的で期間を決めて抗がん剤治療を行うことがあります。これを術後補助化学療法と言います。主にステージがII、IIIと診断された場合に行われます。
さらに近年、手術単独で根治が可能な場合でも、手術の前に抗がん剤療法を行うことで腫瘍を縮小したり、転移の場所や個数を減らす目的で抗がん剤治療を行い、治療成績を良くする方法がとられることがあります。これを術前化学療法といいます。
抗がん剤治療については胃がん治療ガイドラインで使用する薬剤が推奨されていますが、当科もガイドラインに従って治療を行っており、さらに患者さんの病状や状態によって変更を加えながら、患者さんそれぞれに最適な治療が行えるよう心がけています。
胃がん治療ガイドライン
https://www.jgca.jp/journal/guideline/
抗がん剤治療の進歩は目覚ましく、免疫治療も併せて保険で行えるようになったこともあり、抗がん剤治療を行うことで手術ができなかったがんが縮小し、手術が行えるようになる場合も多くなっています。
以下に最近、当科で行なった切除不能なStage IV胃がんに対する免疫療法併用化学療法の成績をお示しします。



