
人工関節の寿命について教えて下さい。
人工膝関節全置換術(TKA)は、一般的に術後10年以上の長期成績は90%を超える安定した成功率が報告されています。当院でも15年間における再置換率が1%未満という極めて優れた成績を残してきました。
一方、人工膝関節単顆置換術(UKA)の長期成績については、活動性の高さや肥満が悪影響を与える可能性があるため、当院では患者様の状態をしっかり見極めた上で、手術の適応を決定しています。このことによってUKAもTKAと同程度の成績が期待されます。
人工股関節置換術(THA)も、術後10年から15年以上の成績で95%を超える成功率が報告されています。さらに最近のインプラントでは、摩耗しにくい摺動部など新しい技術の研究・開発が進み、さらに良好な臨床結果が期待できます。
人工関節手術の入院費用について教えて下さい。
人工関節置換術は保険が適用される手術です。入院費用には、手術治療費・入院費・看護費・室料・食事代などが含まれます。お支払いいただく費用は、保険の有無、種類、診療内容、入院期間などによって異なります。
また、高額療養費制度の対象になりますので、申請を行えば収入に応じた自己負担分が後で還付されます。
詳細につきましては、当院の外来事務にて確認することが可能です。
人工関節を長持ちさせる方法はありますか。
長期耐久性がある人工関節が開発されています。それに加えて、患者自身で行える事があります。
骨を大切にする、周りの筋肉を鍛える、関節を固くしない、腰やほかの関節を悪くしない、ということです。
つまり、人工関節の周りをしっかり鍛えるという考え方です。
人工関節にとって望ましい環境を作り上げていくことが、長持ちさせる一つの方法です。
両側の関節が悪いのですが手術は両側一度にするのでしょうか?
当院では片方ずつ手術しています。両側同時に手術すると、その分体への侵襲が大きくなります。また両側同時に施行した場合、深部静脈血栓症などの合併症リスクが高くなるといった報告があります。
もう一つの理由は、手術した関節の痛みが取れ支持脚になることです。
両側が悪い場合でも、手術側の痛みが取れ支持脚ができることで、反対側が長持ちする場合があります。
場合によっては、反対側の手術をしなくてすむ場合もあります。
人工関節手術の時の麻酔はどのようにするのですか?
人工関節の手術を行うときの麻酔方法は、全身麻酔、脊髄クモ膜下麻酔、硬膜外麻酔、またはそれらの組み合わせがあります。当院では主に全身麻酔下での手術を行っておりますが、患者さん個々人の体調、全身状態、合併症等を考えて、担当の麻酔科医が適切な麻酔方法を選択しております。
大半の手術は、患者さんが眠って恐怖を感じることなく終わる全身麻酔で行っております。各患者さんの手術それぞれについて、担当麻酔科医が常にそばにおり、体の状態等を手術の進行に合わせてチェックして対応しております。1つの手術には、執刀医の先生だけではなく、麻酔科医、手術部看護師や技師等複数の職種の人間が、安全に手術を行えるように関わっております。このように安心して手術を受けて頂けるよう常に心がけております。
手術後の痛みは我慢できるのでしょうか?
 皆様も膝の手術をすると痛いというお話をすでに手術を受けられた方等から聞かれているかもしれません。確かに関節の手術では骨を削ることになり、手術後数日間、痛みは持続しますが、それに対して対応を考え、痛み止めを行っております。
皆様も膝の手術をすると痛いというお話をすでに手術を受けられた方等から聞かれているかもしれません。確かに関節の手術では骨を削ることになり、手術後数日間、痛みは持続しますが、それに対して対応を考え、痛み止めを行っております。
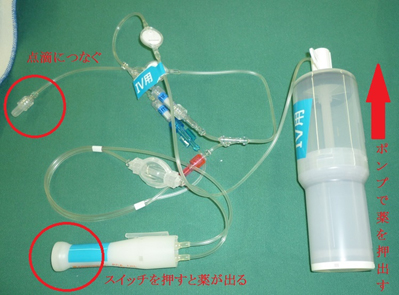
術後の痛み止めの方法として、1つ目は経静脈的自己調節鎮痛法(intra-venous patient-controlled analgesia:IV-PCA)という方法があります。写真のような装置を使い、持続的に痛み止めを点滴内に投与する方法です。この装置はポンプになっており、一定の量の痛み止めの薬剤が一定の時間流れるようになっています。また、装置のスイッチを押すことで、痛み止めの薬剤が一定量注入される仕組みにもなっています。こうすることで、患者さん自身で痛いときに痛み止めの薬剤を入れることができます。2つ目は手術中に傷口に痛み止めの注射を行う方法です。手術中に手術の部分に注射を行います。3つ目は手術が終わり病室に帰った後に痛くなった時に適宜点滴や注射で痛み止めの薬を使う方法です。これらが現在当院で主に行っている方法であり、これらのいくつかを組み合わせることもあります。これらの方法以外にも、大腿神経ブロックや硬膜外麻酔等、神経ブロックを行う場合もあります。
人工関節の術後感染について教えて下さい。
感染というのは、人工関節にとって怖い合併症です。
発熱、患部の腫れ、痛みなどで発症します。
急性感染(術後1カ月以内)、遅発性感染(術後1カ月以降の慢性発症)、急性血行性感染(貧血症を疑う前駆症状の後に急性発症する)の三つのパターンがあります。 一般的には200~300例に1例発生し、危険因子は血糖の高い人(糖尿病)、基礎疾患を有する人(リウマチ、透析、ステロイド内服など)、体の弱っている人、高齢者、長時間の手術などです。特に糖尿病の患者は危険と言われています。
人工股関節術後の骨折について教えて下さい。
人工関節が入っているために、骨折治療が難しくなります。
しかし、様々な骨接合の手術器具が開発され、良好な結果が得られるようになってきました。
しかし、骨がつかない危険性が高かったり、自分の骨を移植したり、他人の骨を移植したりする必要があります。
一番大切な事は骨折しない事です。
自宅でのリハビリテーションについて教えて下さい。
下肢を支える筋肉を鍛える事が大切です。
つまり筋肉がコルセットやサポーターの役割を果たすという考え方です。しっかりと鍛えましょう。
関節には本来の神経血管を有する関節がなくなり人工物が入っていますから、自分のものとしては回りの筋肉が頼りになります。 筋肉は何歳になっても鍛える事ができますので術前、術後のリハビリが大切です。
鍛える筋肉としては大腿四頭筋、ハムストリングス、中臀筋、大臀筋、腹筋などです。最近では、大腰筋、腸腰筋などのインナーマッスルを鍛える事が重要であると言われています。 ロコモーショントレーニングでは、片脚立ちを1分する事によって、約53分間の歩行に相当するだけの筋肉訓練になると言われています。
人工股関節の術後脱臼について教えて下さい。
脱臼は、初回人工関節の手術の0.5%~1%に起こると言われています。
もし脱臼してしまうと、痛みの為に動けなくなります。自力移動が困難なため、救急搬送が必要です。病院では、麻酔をかけて徒手整復を行います。
一般的に脱臼は、術後早期、筋力が回復していない時に脱臼することが多く、その後は脱臼しない症例がほとんどです。
歯科治療の際はどうしたら良いのでしょうか。
術後数年経過後においても齲歯や歯科治療(抜歯)後に遅発性感染を来す事例の報告があります。
人工関節を入れている事を歯科の先生にお伝えして、必要な期間だけ抗生物質を服用する事が大切だと思います。完治するまで、しっかりと治療を受けて下さい。
人工関節の定期検診について教えて下さい。
人工関節置換術後には自覚症状が無い合併症があります。
つまり、定期検診をしてレントゲン撮影をしなければ自分で異常が生じているかどうか不明な事があります。
人工関節の問題である長期耐用性を確認する為にも、年に1回の定期検診が大切です。
人工関節術後に、スポーツはしても良いのでしょうか。
人工股関節の後にしても良いとされるスポーツとして、エアロバイク、社交ダンス、ゴルフ、水泳、ウォーキング、ボーリング、ロードサイクリング、スクエアダンス、早歩き、ハイキング、太極拳などがあげられています。
一方、してはいけないスポーツとして、インパクト(衝撃)の強いスポーツがあげられます。
インパクトと言うのは、関節における衝撃のことで、具体的にはウォーキングや早歩きは良いが、ジョギングはダメと言う事になります。
人工関節術後の、自転車や車の運転はどうでしょう。
基本的には許可していますが、筋力や可動域がしっかり戻るまでは待って下さい。
片足立ちができるようになれば十分可能です。主治医と相談ください。

 皆様も膝の手術をすると痛いというお話をすでに手術を受けられた方等から聞かれているかもしれません。確かに関節の手術では骨を削ることになり、手術後数日間、痛みは持続しますが、それに対して対応を考え、痛み止めを行っております。
皆様も膝の手術をすると痛いというお話をすでに手術を受けられた方等から聞かれているかもしれません。確かに関節の手術では骨を削ることになり、手術後数日間、痛みは持続しますが、それに対して対応を考え、痛み止めを行っております。